La lebbra è una malattia infettiva cronica, da molti nota come “Morbo di Hansen “ ma anche “Morbo di Hanseniasi”, la quale coinvolge principalmente pelle, fasci nervosi, mucose ed occhi.
E’ da sempre considerata come una delle malattie più antiche del mondo, la quale prima diffusione si è avuta in Africa ed India, nonostante tutt’oggi sia ancora largamente diffusa nei paesi del terzo mondo, ma anche in qualcuno più sviluppato. Fino al 1988 la patologia era ancora priva di cura, e quindi letale, almeno fino a quando il medico del Venezuela Jacinto Convit, diede vita al primo vaccino, che gli conferì anche una candidatura per il Premio Nobel, che alla fine non ottenne.
L’incubazione della malattia è molto lenta e recondita, fino a giungere alla manifestazione di quelli che sono i suoi sintomi principali. Il contagio, poi, avviene stando in contatto con l’individuo malato, per cui bisogna prestare molta attenzione, e porre magari delle distanze.
Indice Pagina
Che cos’è la Lebbra ?
La lebbra, quindi, è una malattia infettiva cronica, la quale si sviluppa dal batterio Mycobacterium leprae, il quale colpisce soltanto alcune parti del corpo, quali:
- mucose
- pelle
- occhi
- orecchie.
Il BH, o Bacillo di Hansen, è molto caratteristico, in quanto non è facile stabilirne il grado di contagio, in quanto molto lento: impiega circa 18-50 giorni, colpendo principalmente le parti del corpo più fredde. La malattia è molto curiosa, in quanto è risultata del tutto incapace di proliferare, se posta in colture artificiali.
I sintomi sono ben precisi, esordendo con un senso di intorpidimento, e la manifestazione sul corpo, di piaghe e macchie della pelle, talune anche dolorose. Qui in Italia, ogni anno, vengono diagnosticati almeno 5-10 casi di lebbra, e la maggior parte di essi, sono soggetti originari o avente soggiornato in paesi a rischio epidemia.
Cause della Lebbra
Il batterio responsabile della lebbra tende a svilupparsi in maniera abbastanza lenta, impiegando dai 12 e più giorni, mentre i sintomi possono esordire anche dopo anni. Il contagio è piuttosto modesto.
Come precedentemente accennato, ci si contagia stando a stresso contatto con il soggetto malato, nonostante non si sia ancora ben capito l’esatto meccanismo. Si è pensato che il contagio possa avvenire tramite contatto con i fluidi emanati dal soggetto infetto, e quindi per via aerea, come:
- Secrezioni nasali
- Goccioline di saliva espulse mediante tosse o starnuti, droplet transmission.
Considerate come aerosol, queste particelle entrerebbero poi a contatto con occhi e/o mucose delle vie aeree, inalate, arrivano poi ai polmoni. E’ possibile rilasciare il batterio Mycobacterium leprae nell’ambiente mediante lesioni della cute, sopravvivendo al di fuori del corpo umano anche per alcune settimane.
Quasi tutti i soggetti esposti ed infettati dal batterio non contraggono la malattia, in quando la risposta immunitaria è abbastanza in grado a combatterlo. Coloro che soffrono di sistema immunitario debole dovuto a malattie croniche concomitanti, come diabete, HIV/AIDS e malattie cardiache, sono esposti di più alla lebbra, in quanto le difese di costoro non riescono ad eliminare e combattere i micobatteri.
Sintomi della Lebbra
La lebbra decorre in maniera abbastanza lenta, con un periodo di incubazione di almeno 5-7 anni, che può però variare ed arrivare da pochi mesi a 10 anni. I sintomi sono strettamente legati alla forma in cui esordisce la patologia. Quando il batterio Mycobacterium leprae colpisce i nervi periferici, si noterà maggior senso di intorpidimento, visto il coinvolgimento delle terminazioni nervose.
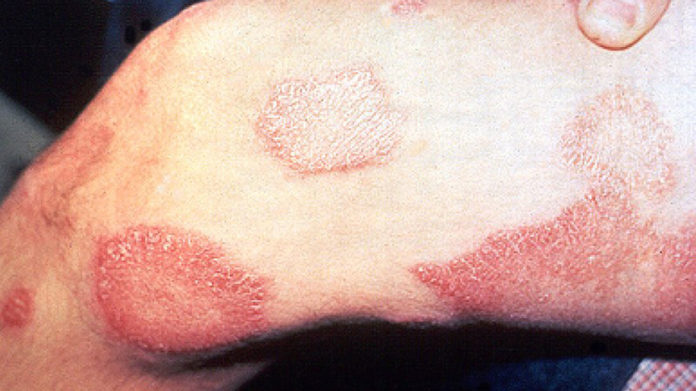
La prima lesione che si ha alla cute è generalmente indeterminata, generando 1 o più macchie cutanee ipopigmentate, e quindi più chiare del colorito cutaneo, od eritematose, e quindi rossastre, fino ad arrivare alla forma tubercoloide, lepromatosa o borderline.
Basandosi sulla tipologia di lebbra contratta, i sintomi possono includere anche:
- Lesioni cutanee ipopigmentate od eritematose, le quali possono guarire dopo settimane o mesi.
- Intorpidimento e mancanza di tatto, in contatto con calore o dolore, ad estremità di mani, braccia, piedi e gambe.
- Debolezza muscolare.
Progredendo, la lebbra può andare poi ad arrecare danni a nervi, ossa, articolazioni e muscoli. Evolvendosi, si può notare anche l’esordio di macule, papule, bolle, noduli, o lepromi, e placche sia isolate che confluenti sulla cute, alla quale è possibile che si associno ulcerazioni e danneggiamento dei tessuti.
E’ possibile fare la differenza fra diverse forme di lebbra, la cui natura e gravità è legata alla risposta che dà il sistema immunitario, dopo la contrazione dell’infezione. La patologia può manifestarsi infatti in molteplici maniere, nonostante le forme più comuni restino la lebbra tubercoloide e la lebbra lepromatosa. Entrambe manifestano delle lesioni alla cute, nonostante la lepromatosa risulti essere di gran lunga più grave.
Diagnosi della Lebbra
La lebbra ha delle peculiarità cliniche abbastanza definite, e la diagnosi deve aversi con estrema certezza, così da stabilire la miglior cura mediante antibiotici. La diagnosi è sia clinica che istologica, e si deve andare ad osservare 3 segni specifici che permettono una corretta diagnosi:
- Lesioni cutanee ipopigmentate od eritematose, prive di sensibilità
- Ingrossamento dei nervi periferici
- Esame batteriologico, il quale risulterà positivo al BH. Il batterio Mycobacterium leprae, è infatti un batterio Gram-positivo, resistente ad alcool ed acido, colorabile solo mediante metodo di Ziehl-Neelsen. Non è possibile coltivarlo in vitro, e quindi non cresce nei terreni di coltura artificiale,, e se ne riconosce la morfologia mediante esame batteriologico; il bacillo ha infatti la forma di un bastoncello.
Ulteriori esami alla quale si può ricorrere per la diagnosi sono:
- Intradermoreazione di Mitsuda-Hayashi, quale test cutaneo con lepromina, il quale serve a fare una distinzione tra forma lepromatosa e tubercoloide. Non viene utilizzato per diagnosticare però la patologia.
- Biopsia cutanea della lesione, si effettua quando si hanno dei sospetti, ed in questo caso, il medico andrà a prelevare un campioncino di cute anomala, o biopsia, così da farlo analizzare in laboratorio. Il campione verrà sottoposto ad una particolare colorazione, così da isolarne i batteri acido resistenti, mentre nella forma tubercoloide, si andranno ad evidenziare i granulomi, composti da linfociti, cellule epitelioidi e cellule di Langhans.
Possibili cure alla Lebbra
La lebbra è assolutamente curabile, risultato ottenuto mediante l’introduzione della terapia multi-farmacologica, o MDT, multi-drug therapy.
Vediamo come ciò è stato reso possibile:
- Nel 1940 è stato compiuto il primo passo “farmacologico”, sviluppando il dapsone, quale farmaco dalla capacità di fermarne il decorso. La terapia durava però molti anni, fino a quando, nel 1960, il Mycobacterium leprae ha cominciato ad opporre resistenza al farmaco.
- Nel 1960 sono stati poi scoperti rifampicina e clofazimina, componenti della polichemioterapia.
- Nel 1981, alcuni studiosi della OMS raccomandarono la MDT, che prevedeva l’utilizzo di 3 farmaci insieme, quali dapsone, rifampicina e clofazimina. Combinando i 3 farmaci è possibile combattere il batterio, curando i pazienti.
- A partire del 1995, l’OMS ha reso gratuita la MDT, permettendo così di curare più 14 milioni di malati negli ultimi 2 decenni. La terapia ha durata di 6-24 mesi.
La terapia ha lo scopo di bloccare l’infezione, riducendone le complicazioni, cosicché il soggetto infetto possa condurre uno stile di vita normale. Ad oggi si è passato all’utilizzo di differenti terapie, con la combinazione di almeno due dei farmaci sopra proposti, regolandosi in base a tipo e gravità della lebbra.
Non c’è una durata precisa, ed è molto variabile; ad ogni modo, gli antibiotici adoperati principalmente sono: dapsone, rafampicina e clofazimina. Ulteriori antibiotici possono anche essere: minociclina, ofloxacina e claritromicina. I corticosteroidi orali, come il prednisone, e la talidomide, vengono adoperati per controllare l’infiammazione, prevenendo probabili danni al sistema nervoso; hanno anche capacità di diminuire l’edema alla zona lesa.
E’ importante che il soggetto, che intende guarire del tutto dalla lebbra, deve seguire alla lettera la terapia, per l’intera durata. Il potere degli antibiotici è però esteso soltanto al batterio Mycobacterium leprae, e non ai danni neurologici, come anestesia e paralisi, o sulle deformità da essa indotte. E’ possibile infatti ricorrere alla chirurgia per drenare gli ascessi o per migliorare l’aspetto estetico, deturpato dalla lebbra.